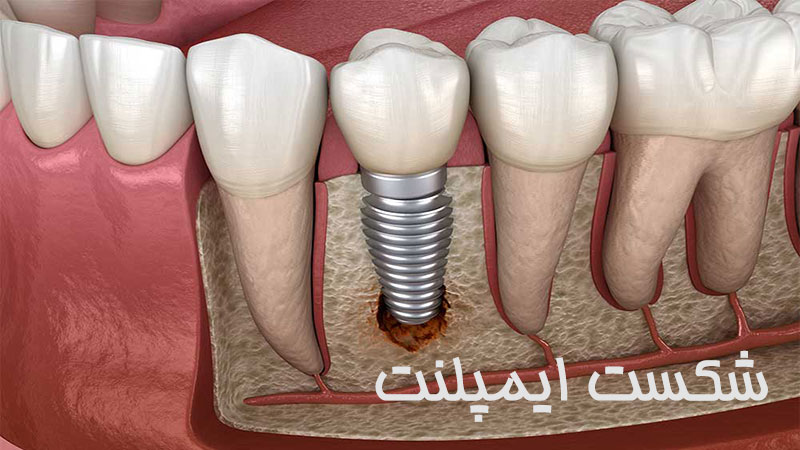
شکست ایمپلنت دندان: علل، عواقب و راهکارها
در دهههای اخیر، ایمپلنت دندان به عنوان یک راهکار پایدار و کارآمد برای جایگزینی دندانهای از دست رفته یا ضعیف شده شناخته شده است. با این حال، متأسفانه، مواردی از شکست ایمپلنت دندان، که یکی از عوارض ایمپلنت دندان، افزایش یافته است. در این مقاله، به بررسی علل شکست ایمپلنت، عواقب آن بر بیمار و راهکارهای ممکن برای پیشگیری و مدیریت این مشکل پرداخته خواهد شد.
✍جدول دسترسی سریع به مهم ترین عناوین این مطلب
Toggleعلایم شکست ایمپلنت دندان چیست؟
علائم شکست ایمپلنت دندان ممکن است شامل موارد زیر باشد:
- درد و تورم: افزایش درد و تورم در منطقه ایمپلنت ممکن است نشاندهنده مشکل باشد.
- حساسیت به فشار: حساسیت افزایش یافته در برخورد با فشار ممکن است نشانگر شکست ایمپلنت باشد.
- تغییر در حالت و موقعیت ایمپلنت: ایمپلنت تغییر حالت یا موقعیت دهد.
- خروج ایمپلنت از لثه: ایمپلنت از محل خود در لثه خارج شود.
- خونریزی و التهاب: وجود خونریزی یا التهاب لثه در اطراف ایمپلنت ممکن است نشاندهنده مشکل باشد.
در صورت تجربه هر یک از این علائم، توصیه میشود به زودی به دندانپزشک مراجعه کنید تا مشکل احتمالی تشخیص داده و درمان مناسب اعمال شود.
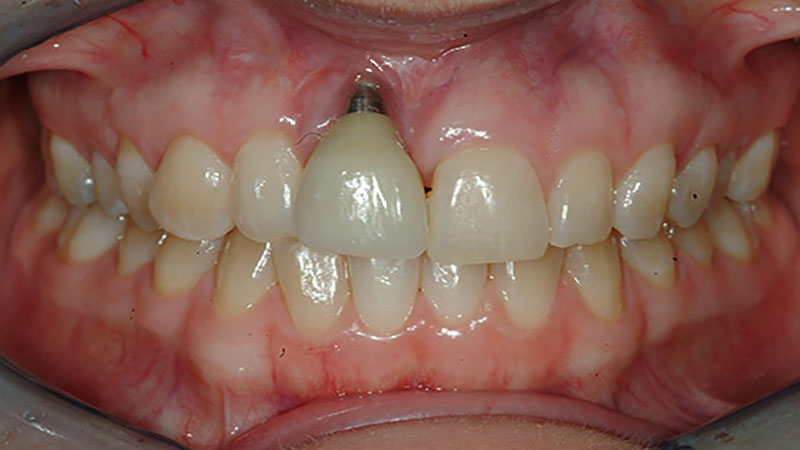
مراحل اولیه و ثانویه شکست ایمپلنت دندان
مراحل اولیه شکست ایمپلنت:
1. عدم ترکیب صحیح با استخوان:
اگر ایمپلنت به نحوی انجام نشده باشد که بهخوبی با استخوان فک یا فکین ترکیب شود، ممکن است در مراحل اولیه به مشکل برخورده و شکست خورده باشد.
2. فشار غیرمتوزان:
فشارهای نامتوازن بر استخوان حین جراحی ممکن است باعث آسیب و شکست ایمپلنت شود.
3. عفونت:
عفونت در محل جراحی میتواند منجر به ضعف استخوان و در نتیجه شکست ایمپلنت شود.
مراحل ثانویه شکست ایمپلنت:
1. عدم استحکام اتصال استخوان و ایمپلنت:
اگر استحکام اتصال ایمپلنت و استخوان کاهش یابد، ممکن است در مراحل بعدی شکست ایمپلنت رخ دهد.
2. بارگذاری زودهنگام:
اگر بارگذاری (قرار دادن بار و فشار بر روی ایمپلنت) زودهنگام انجام شود و استخوان بهطور کامل به ایمپلنت پیوسته نشده باشد، این ممکن است منجر به شکست گردد.
3. تراکم استخوان کم:
کاهش تراکم استخوان به عنوان یک مشکل ثانویه میتواند باعث ضعف اتصال استخوان و ایمپلنت شود و در نتیجه به شکست منجر گردد.
در هرصورت، برای پیشگیری از شکست ایمپلنت و افزایش موفقیت جراحی، مراقبتهای پساعملی و پیگیری منظم با دندانپزشک اساسی است.
عوامل تاثیرگذار بر شکست ایمپلنت دندانی
عوامل تاثیرگذار بر شکست ایمپلنت:
1. اختلالات استخوانی:
اختلالات مانند استخوانهای نرم، کمبود تراکم استخوان یا بیماریهای استخوانی میتوانند ایمپلنت را با شکست مواجه کنند.
2. اختلالات جراحی:
خطاهای جراحی، نظیر قرارگیری ایمپلنت بهطور نادرست یا زمانبندی نامناسب، میتوانند به شکست منجر شوند.
3. عدم مراعات بهداشت دهان:
عدم رعایت بهداشت دهانی میتواند به تشکیل پلاک، التهابهای لثه و در نتیجه ضعف پیوستگی ایمپلنت منجر شود.
4. فشار زیاد در طی ترمیم:
بارگذاری زیاد بعد از جراحی یا ترمیم ممکن است ایمپلنت را به شکست بکشاند.
5. عدم پیگیری و مراقبتهای مناسب پس از جراحی:
نداشتن پیگیری دقیق و مراقبتهای بهموقع پس از جراحی میتواند به عفونت و در نتیجه شکست ایمپلنت منجر شود.
6. بارگذاری زودهنگام:
بارگذاری زودهنگام یعنی قرار دادن بار بر روی ایمپلنت قبل از زمانی که بهطور کامل به استخوان متصل شده باشد.
7. تناوب استفاده از دهانساز:
استفاده نامناسب یا زیادهروی در استفاده از دهانسازها ممکن است به عوارض ناخوشایندی برای ایمپلنت منجر شود.
8. اختلالات سیستم ایمنی:
در برخی افراد با سیستم ایمنی ضعیف، اختلالات در بهبودی و پیوستگی استخوان به ایمپلنت میتواند به شکست آن منجر شود.
9. تأثیرات بیرونی محیط دهان:
عوامل محیطی مانند پوششهای ناپایدار، تراکم پلاک، یا حتی تغییرات دمای محیط دهانی میتوانند تأثیرات منفی بر پایداری ایمپلنت داشته باشند.
10. نقض اصول برنامهریزی درمانی:
عدم رعایت به موقع و درست برنامهریزی درمانی توسط دندانپزشک ممکن است باعث مشکلات در اجرای جراحی و درمان شود.
11. عوامل ژنتیکی:
برخی از افراد به دلیل عوامل ژنتیکی ممکن است در مقایسه با دیگران بیشتر در معرض شکست باشند.
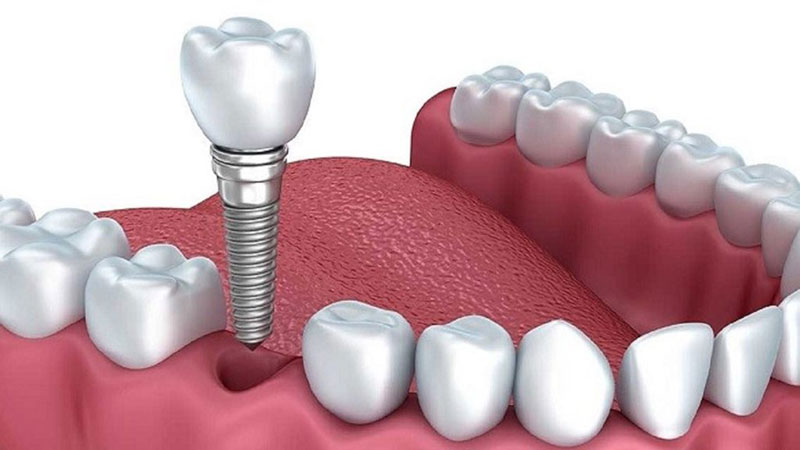
12. تغییرات ساختاری در زمان:
تغییرات طبیعی در استخوان و بافتهای دهان با گذر زمان میتوانند بر شکست ایمپلنت تأثیر بگذارند.
توجه به این عوامل و همکاری فعال با تیم درمانی میتواند به حفظ پایداری ایمپلنت و پیشگیری از شکست آن کمک کند.
سایر مقالات … قیمت ایمپلنت دندان در تهران
از کجا بفهمم که ایمپلنت دندانی من با شکست مواجه شده است؟
چندین مشخصه و علامت اصلی در این خصوص وجود دارد. برای مثال:
- ممکن است احساس درد شدیدی در داخل دهان یا اطراف ایمپلنت کاشته شده داشته باشید.
- لثه های شما متورم و ملتهب شده باشد.
- احساس کنید ایمپلنت شل یا لق شده است.
درمان شکست ایمپلنت دندان
درمان شکست ایمپلنت دندان بستگی به میزان و نوع شکست، علت آن و وضعیت عمومی بیمار دارد. ممکن است اقدامات زیر در درمان شکست ایمپلنت انجام شود:
1. بررسی دقیق و تصویربرداری:
ابتدا، دندانپزشک با اجرای تستها و تصویربرداری مناسب (مثل رادیوگرافی) علت شکست را تشخیص داده و وضعیت کلی را ارزیابی میکند.
2. برطرف کردن علت شکست:
اگر شکست ناشی از عواملی نظیر عفونت یا اشتباه در جراحی باشد، اقداماتی نظیر درمان عفونت یا تجدید جراحی ممکن است لازم باشد.
3. حذف بخش شکسته:
در بعضی موارد، بخشی از ایمپلنت شکسته حذف میشود تا از مشکلات بیشتر جلوگیری شود.
4. پیوندگذاری مجدد یا جایگزینی ایمپلنت:
در مواردی که امکان پیوندگذاری مجدد به استخوان وجود دارد، این اقدام انجام میشود. در موارد دشوارتر، ایمپلنت جدید ممکن است نصب شود.
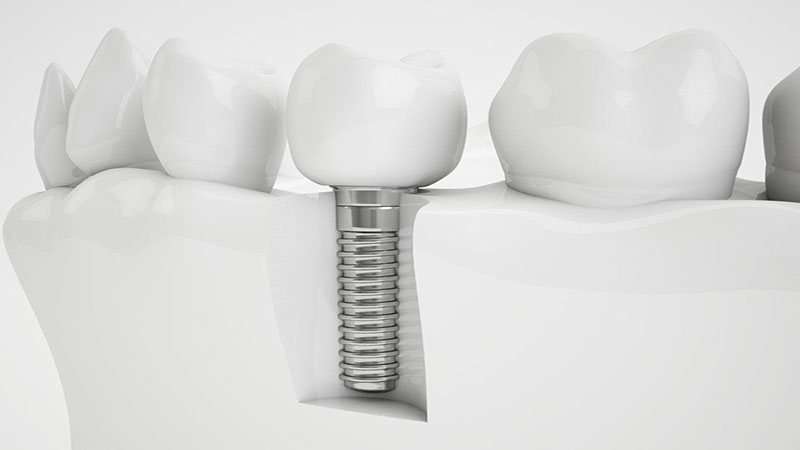
5. مراقبتهای پساعملی:
برای اطمینان از بهبودی و پایداری درمان، مراقبتهای پساعملی از جمله محدودیت در فعالیتهای فیزیکی و مصرف داروها ممکن است توصیه شود.
6. تغییر در برنامه درمانی:
برنامه درمانی ممکن است بر اساس شرایط جدید تجدید نظر شده و تغییرات لازم اعمال شود.
تصمیمات درمانی باید با توجه به شرایط هر بیمار تعیین شود، بنابراین مشورت با دندانپزشک معالج در این زمینه حائز اهمیت است.
آخرین مطالب

راهکارهای نوین در اصلاح طرح لبخند
ونیر دندان چیست؟


۳ روش جادویی ارتودنسی نامرئی برای لبخندی بینقص!

ملاکهای تعیین هزینه روکش دندان